
Ljudi su obicno
iznenadeni cinjenicom da su polno prenosive bolesti jedno od najcešcih
oboljenja danas. Svake godine više od 12 miliona Amerikanaca oboli od polno
prenosivih bolesti odnosno bolesti koje se prvenstveno prenose seksualnim
odnosom. Donedavno je bilo uobicajeno ove infekcije nazivati venericnim
bolestima što je mnoge asociralo na gonoreju ili sifilis. U stvari, otkriveno
je više od 20 polno prenosivih bolesti, a mnoge su epidemijski
rasprostranjene u mnogim zemljama sveta. S obzirom na sam karakter bolesti,
moguce su komplikacije po zdravlje žene - smanjenje njene plodnosti i
ugrožavanje života.
Mnogi od nas još uvek veruju da "dobre" devojke ne dobijaju polno
prenosive bolesti. A kada ih i dobijemo, onda smo etiketirane kao
“promiskuitetne” ako smo same, ili “neverne” ako smo u vezi sa jednim
partnerom. Najgore od svega je što ne možemo dobiti pomoc kada je tražimo i
kad nam je najpotrebnija. Sve dok naše društvo bude gledalo na polno
prenosive bolesti kao na kaznu ljudima koji upražnjavaju “usputni seks”,
dotle ce biti problem pricati o polno prenosivim bolestima i iskoreniti ih.
Nijedna žena ne bi trebalo da se stidi što poseduje seksaulna osecanja, ili
što je izabrala da bude ili ne bude seksualno aktivna. Ali, najvažnije je da
održimo naš seksualni život zdravim. To znaci da naucimo kako da se zaštitimo
od polno prenosivih bolesti ( koje su zarazne) pre nego što ih dobijemo, kao
i da se izlecimo ako se vec nismo na vreme zaštitile. Možemo pomoci
sprecavanju širenja infekcija i to bez odricanja od sopstvenog seksualnog
života.
Pošto je prica o polnim bolestima neprijatna, cesto je teško doci do pravih
informacija. Ponekad se cini najlakšim “preskociti” tu temu i zaboraviti na
prevenciju, posebno ako naš seksualni partner nije spreman na saradnju ili je
cak neprijateljski raspoložen prema “sigurnom seksu”. Na žalost, epidemija
side - HIV virusa ( ljudski imunodeficijentni virus) upozorila je na nužnost
prevencije infekcije virusom za koji nema leka i koji na kraju uvek dovodi do
smrtnog ishoda. Zbog svega toga se slobodnije prica o upotrebi kondoma kao
osnovne zaštite od polno prenosivih bolesti, ali i dalje ima veliki broj
ljudi koji o ovom problemu cuti. Promena naših stavova i ponašanja i dalje
ostaje glavni zadatak u 90-tim godinama.
Polno prenosive bolesti imaju mnogo negativnih dodatnih znacenja. Cak i ako
slobodno pricamo o seksu, ne bismo želele da iko sazna da mi možda imamo
polno prenosivu bolest.
Mnogo sam uznemirena poslednjih dana. Muž mi je rekao da je spavao sa još
nekom i da je možda dobio neku polnu bolest. Kako da pozovem svog ginekologa
i ispricam mu tu sramotu? Ako pitam neku prijateljicu, ona ce se uvrediti.
Juce sam videla reklamu u novinama za pomoc ljudima obolelim od polno
prenosivih bolesti i posle mnogo oklevanja sam pozvala. Bilo je pravo
olakšanje dobiti prave informacije, a da niko ne traži da se predstaviš.
Zaraženost polnom bolešcu može uticati na ono što mislimo o sebi samoj, na
našu seksualnost i veze u kojima smo. Možemo se osetiti žrtvovanim, ljutim,
depresivnim ili cak što je besmisleno, možemo osetiti krivicu.
Ako jedna osoba iz monogamne veze dobije polnu bolest, to cesto postaje
problem na koji se par vraca svaki put kad ima bilo kakvu krizu.
Krajem leta smo moj muž, naša beba, 16-godišnja bebi siterka i ja otišli na selo.
Kada smo se vratili kuci ja sam pocela da osecam vaginalni svrab. Tada sam
primetila da i moj muž ima isti problem. Pitala sam ga da li je skoro spavao
sa nekom drugom ženom. Priznao mi je da je spavao sa bebi siterkom. U drugim
okolnostima nikada mi to ne bi priznao.
Cak i kada slobodno razmišljamo o ovoj temi dobijanje polne bolesti obicno
predstavlja nevolju. Moramo utrošiti vreme i pare za lecenje; trebalo bi da
kažemo našem/našim seksualnim partnerima da bi se i oni podvrgli lecenju, a
moracemo se nositi i sa svojim osecanjima. Prijatelji, savetnici, terapeuti i
grupe samopomoci mogu pomoci kad imamo polno prenosivu bolest.
Šta su polno prenosive bolesti
Polno prenosiva bolest je termin koji se
odnosi na oboljenje koje se prvenstveno dobija seksualnim kontaktom.
Uzrocnici mogu biti bakterije, virusi, sicušni insekti ili paraziti. Najcešce
polne bolesti su: hlamidija, gonoreja (triper), polne bradavice, genitalni
herpes, negonokokni uretritis, trihomonas, bakterijski vaginitis, sida,
sifilis, stidne vaši, šuga, meki cir i hepatitis B.
Kako se prenose
Mikroorganizmi koji izazivaju ova oboljenja
(izuzev vaši i šuge) prvenstveno prodiru u organizam kroz sluznicu tople,
vlažne površine vagine, uretre, anusa i usta. Na ovaj nacin možete dobiti
polnu bolest, ako imate intimne odnose sa nekim ko je vec zaražen, narocito
ako imate oralni, analni ili genitalni seks. Kada je vaš partner zaražen sa
više od jedne polne bolesti, vi možete biti inficirani sa svakom ponaosob
kojoj ste izloženi: gonoreja i hlamidija se cesto prenose zajedno.
Price o tome da se možete zaraziti polnom bolešcu preko daske na WC šolji,
kvake ili drugih predmeta, nisu istinite, izuzev pod posebnim, retkim
okolnostima.
Takode, ne možete se zaraziti polnom bolešcu od teškog nošenja, naprezanja
ili zbog toga što ste prljave. Životinje ne prenose polne bolesti ljudima.
Organizmi koji izazivaju vecinu polno prenosivih bolesti najviše “vole”
toplo, vlažno okruženje kao što je sluznica genitalija ili grla. Van tela,
vecina uzrocnika umire za manje od minut ili dva.
Kakve su moje šanse da se zarazim polno
prenosivom bolešcu
Statistika govori: ako ste mlade (izmedu 15 i
24), seksualno aktivne sa više od jednog partnera i živite u gradu, spadate u
najrizicniju grupu za dobijanje polne bolesti. Šanse da se zarazite takode
zavise i od vaše sposobnosti da primenite efikasnu prevenciju. Ako ste
heteroseksualni i imate seksualni odnos sa muškarcem koji je zaražen polnom
bolešcu, šanse da se zarazite su velike. Npr. posle samo
jednog kontakta sa gonorejom imate 80% šansi da se zarazite.
Ako ste lezbejka, imate mnogo manje šansi da dobijete polnu bolest, zato što
se polne bolesti mnoge teže prenose medu ženama. Herpesom se možete zaraziti
preko poljupca, oralno-genitalnim seksom ili u dodiru sa otvorenom ranom ili
oštecenom kožom. Teorijski je takode moguce, mada jako retko, inficirati grlo
gonorejom tokom oralnog seksa. Ako imate seksualne odnose i sa muškarcima i
sa ženama, vaše šanse za dobijanje polne bolesti su iste kao i kod
heteroseksualki.
Zaštita
od neželjene trudnoce i polno prenosive bolesti
Cini se da pilule ne potpomažu gonoreju,
ispitivanja pokazuju da su žene koje koriste pilule sklonije infekcijama
hlamidije kao i HIV virusom.
Mehanicke kontraceptivne metode (lateks kondom, dijafragma i cervikalna kapa,
kontraceptivni sunder i spermicidi) pružaju zaštitu od polno prenosivih
bolesti dok pilule i spirala ne omogucavaju nikavu zaštitu.
Kratak
podsetnik
1. Polno prenosive bolesti su jako ceste. Ako
ste seksualno aktivne na bilo koji drugi nacin, osim samo sa jednim partnerom
koji nema polnu bolest, imate dobre šanse da se zarazite nekom polnom
bolešcu.
1. Najbolji nacin da se nosite sa polnom bolešcu jeste da sprecite njeno
dobijanje. Koristite preventivne mere kad god je to moguce. Muški i ženski
kondomi najcešce nude najbolju mogucu zaštitu, ali i dijafragma, cervikalna
kapa, kontraceptivni sunder i hemijski spermicidi pružaju izvesnu zaštitu.
2. Ako mislite da postoji i najmanja mogucnost da ste zaražene polnom
bolešcu, obratite se ginekologu/ginekološkinji što je pre moguce. Do tada
probajte da saznate da li osoba sa kojom ste imali seksualni odnos misli da
je bila u kontaktu sa polno prenosivom bolešcu.
3. Ne upražnjavajte seksualne odnose dok se ne testirate ili budete sigurne
da ste izlecene (proverite kod svog ginekologa/ginekološkinje)
4. Ako imate polnu bolest obavestite sve vaše skorašnje partnere, telefonom
ili anonimnim pismom.
5. Pre nego što prihvatite lecenje, informišite se u šta se upuštate, koliko
ce ono da traje, cime je praceno i kakvi sve postupci tokom lecenja
predstoje. Nemojte da vam bude neprijatno da postavljate pitanja. Radi se o
vašem, a ne o njihovom životu.
6. Zapamtite, ako ste izleceni možete ponovo dobiti istu polnu bolest.
Takode, ako imate jednu polnu bolest, ne štiti vas od dobijanja neke druge.
Koliko
je problem zapravo veliki?
Statistika pokazuje rapidni porast skoro svih polno prenosivih bolesti o
kojima cemo na narednim stranicama detaljno govoriti, jedino je
rasprostranjenost gonoreje ostala relativno stabilna ( još uvek na nivou
epidemije) zahvaljuci širokoj edukaciji i posebnim državnim programima
pracenja i kontrole. Sifilis, za koji se kasnih 70-tih smatralo da je pod
kontrolom sada pokazuje veliki porast, posebno medu ženama, a u skorije vreme
otkrivene polne bolesti, hlamidija i herpes, toliko brzo se šire da se i zovu
“nove epidemije”. Takode, zaraženost genitalnim bradavicama raste brzo,
posebno medu ženama.
Danas je infekcija hlamidijom glavni razlog steriliteta kod žena. Na žalost,
mnoge bolnice i lekari još uvek ne obezbeduju dijagnosticke testove za ova
oboljenja.
Zašto
prevencija?
1. Veliki deo literature o polno prenosivim bolestima istice lecenje kao
glavni metod prevencije što nikako nije efikasna mera kontrole i smanjenja
ovih oboljenja. Zbog toga što toliko mnogo žena (i izvestan broj muškaraca)
nemaju nikakve simptome, oni i ne znajuci mogu pokrenuti lanac zaraze
ugrozivši mnogo ljudi. Ovaj lanac možemo prekinuti ako svako od nas (ako je
zaražen) koristi zaštitu dok se leci.
1. Koristeci zaštitu, možemo se sacuvati od ozbiljnih komplikacija polnih
bolesti, kao što su zapaljenje organa male karlice i sterilitet. Takode, time
sprecavamo inficiranje tek rodenih beba.
2. Jako iscrpljujuce za naš organizam je da bude bolestan. Takode, velike
doze antibiotika potrebne za lecenje nekih polnih bolesti su jako stresne (iz
ovog razloga tzv. postkoitalne doze antibiotika za sprecavnje polnih bolesti
ne bi trebalo koristiti).
3. Do danas još uvek nije pronaden lek za herpes i genitalne bradavice, ali
koristeci kondome, kontraceptivne kreme, želee i pene možemo smanjiti njihovo
širenje.
4. Za sidu ne postoji lek, pa zaštita od HIV virusa mora biti primarna stvar.
Kako
spreciti širenje polno prenosive bolesti?
Postoje brojni nacini da se zaštitimo od polnih bolesti. Razgovarajte sa
vašim partnerom/kom o polnim bolestima pre nego što stupite u seksualne
odnose. Pitajte partnera ili partnerku da li su bili u kontaktu sa polnim
oboljenjem. Ovo je jako važno ako ste trudni! Pažljivo pregledajte svoja tela
tragajuci za neprijatnim mirisom, neuobicajenim izbocinama, ranicama,
crvenilom ili svrabom. Ako mislite da ste vi ili vaš partner/ka inficirani,
ne dirajte ranice i nemojte održavati odnose.
Jedno je pricati o “biti odgovoran prema polnim bolestima”, ali je mnogo teže
nešto uraditi u tom smislu. Teško je reci nekom da si raspoložen za seks
recima: “O da, pre nego što nastavimo dalje da li možemo porazgovarati o
polnim bolestima”. Teško je zamisliti da u trenucima strasti šapucemo nekom u
uvo:” Da li bi mogao da staviš ovaj kondom, u slucaju da neko od nas dvoje
ima polnu bolest?” Ipak neprijatno je potezati ovu pricu pre nego što smo
oboje sigurni da cemo voditi ljubav.
Sledece metode su efikasne protiv širenja polnih bolesti, a proverene su
medicinski u laboratorijama i dokazane klinickim testovima. Nijedna metoda
nije 100% efikasna, ali koristeci neku od njih znacajno se smanjuje rizik da
dobijete neku polnu bolest.
1. Kondomi (gumica) su do sada najbolji metod zaštite prilikom vaginalnog,
oralnog ili analnog odnosa. Muškarac mora staviti kondom pre nego što njegov
penis dotakne vašu stidnicu, usta ili anus.
2. Koristite vaginalne spermicide (kontraceptivna pena, krema ili žele).
Laboratorijski je dokazano da spermicidi ubijaju mikroorganizme koji
izazivaju gonoreju, sifilis, trihomonas, kandidijazu, hlamidiju, HIV i herpes
virus. U praksi se pokazalo da su efikasni samo protiv hlamidije i gonoreje.
Ovi proizvodi nisu testirani za upotebu u analnom seksu, pa se ne
preporucuju. Moguca je alergija na neke od proizvoda kod izvesnog broja žena.
Ako vi ili vaš partner osetite svrab ili peckanje nakon stavljanja nekog
preparata zamenite ga drugim. Možete ih nabaviti bez recepta i koristiti ga i
bez dijafragme ili kondoma. Za maksimalnu zaštitu koristite ih sa
dijafragmom. Kada ih koristite sa kondomom, stavite spermicid u vaginu pre
seksualnog kontakta. Ako uzimate pilule ili imate spiralu, takode je pametno
koristiti spermicide.
3. Koristite dijafragmu ( preporucljivo sa spermicidom) da bi se zaštitili od
polnih bolesti koje prvenstveno napadaju grlic materice (gonoreja i
hlamidija). Neki istraživaci su otkrili da kod žena koje koriste dijafragmu
postoji manja mogucnost inficiranja hlamidijom od onih koje koriste druge
kontraceptivne metode.
4. Pitanje je koliko pranje genitalija pre i odmah nakon odnosa pomaže ženi.
Važno je da muškarac opere testise i penis, narocito posle analnog seksa i
pre vaginalnog ili oralnog seksa. Ispiranje u vecini slucajeva ne pruža
zaštitu od polnih bolesti, pošto ispira normalni vaginalni sekret koji pomaže
organizmu u borbi protiv infekcija ( a može cak i potisnuti infekciju još
dublje u vaš reproduktivni sistem).
5. Ne preporucujemo postkoitalno uzimanje antibiotika. Uzimanje neposredno
pre ili u roku od 9 sati od kontakta sa inficiranom osobom, ovi antibiotici
su dovoljno jaki da bi sprecili polnu bolest, ali ne i da bi izlecili vec
postojecu infekciju. Ovaj metod ima ozbiljne nedostatke. Svaki put kada
uzimamo antibiotike naše šanse da postanemo alergicni na odredenu vrstu
antibiotika se povecavaju i tada više ne možemo uzimati te antibiotike za
druga oboljenja kojima su namenjeni. Takode, ako uzimate antibiotike cesto
ili manje doze od optimalno predvidenih može doci do porasta sojeva gonorje
koji su otporni na te lekove. Ne preporucujemo ovu metodu.
6. Postoje mehanicka sredstva koja se mogu koristiti prilikom vagina-usta i
usta-anus kontakta. Ona nisu naucno ispitana ali neki parovi koriste
plasticnu foliju kojom sprecavaju direktan kontakt tih oblasti (koristi se za
jednokratnu upotrebu).
Lecenje
- konvencionalno ili samolecenje
U vecini slucajeva lecenje polnih bolesti ciji su uzrocnici bakterije,
podrazumeva uzimanje visokih doza antibiotika koji ih ubijaju. Antibiotici
nisu efikasni protiv virusnih infekcija kao što je herpes. Izvestan broj žena
je alergican na penicilin ili slicne lekove. Neke druge žene pate od
neželjenih nuspojava usled korišcenja drugih grupa antibiotika. Ponekad
antibiotici jednostavno ne deluju. Vecina alternativaca ne preporucuje
lecenje ozbiljnih infekcija (kao što su gonoreja, hlamidija ili sifilis)
prirodnim lekovima.
Bez obzira za koju vrstu lecenja se opredelite zapamtite da izlecenje polne
bolesti ne obezbeduje imunitet od buducih infekcija.
Socijalni
problemi
Medicinska
nega i moralni aspekt
Odbojnost koja u društvu postoji prema polnim
bolestima mnogo više utice na medicinski tretman nego što to mislimo.
1. Doskora su medicinske škole i fakulteti prakticno zapostavljali
problematiku polno prenosivih bolesti. Kao posledica toga, do pre par godina
školovani lekari/ke nisu dovoljno znali o dijagnostici i lecenju polnih
bolesti, posebno kada ne postoje simptomi, ili karakteristicni simptomi za
neku drugu infekciju. Mada su lekari/ke i medicinsko osoblje u klinikama koje
se bave lecenjem posedovali najsvežije podatke, retko su bili informisani o
merama zaštite (kao što su kondomi i vaginalni kontraceptivi).
2. Dosta medicinskog osoblja smatra polno prenosive bolesti odgovarajucom
kaznom za “nemoralan” seks. Ovo se posebno odnosi na nas žene jer smo unapred
etiketirane kao promiskuitetnije nego muškarci. Previše cesto ovakav stav
utice na pružanje lekarske pomoci.
3. Umesto što pacijente krivi za širenje polnih bolesti, medicinska profesija
mora ispitati razloge sopstvenih slabih rezultata, adekvatne dijagnoze,
lecenja i pracenja pacijenata sa polnim bolestima. Uverite se da vaš lekar/ka
i medicinska sestra, kao i ostalo medicinsko osoblje, dijagnostikuju i lece
polne bolesti u skladu sa preporucenim standardima. Zbog toga što nelecene
polne bolesti mogu imati jako ozbiljne posledica, prevencija i blagovremeno
lecenje moraju biti na prvom mestu.
Ljudi razlicitog stepena odgovornosti, od suviše moralnih do onih koji se
stide da govore o seksu, smanjili su mogucnosti širenja informacija o
pristupacnim metodama prevencije i lecenja.
Otkako su pocele široko da se koriste metode kontracepcije koje su smanjile
strah od trudnoce, strah od polnih bolesti je postao poslednja “kocnica” za
vanbracni seks. Ipak inforamcije i pristup kontraceptivnim sredstvima, koja predstavljaju
i zaštitu od polnih bolesti, može biti težak, posebno tinejdžerkama.
Šta
možemo odmah promeniti?
I pored toga što jedan deo medicinske javnosti ostaje pri stavu da je jedino
rešenje za postojecu epidemiju polnih bolesti, razvoj preventivne vakcine,
drugi tvrde da možemo i da bi trebalo da pokušamo da je odmah obuzdamo.
Moguce je spreciti dalje širenje gonoreje. Neke zemlje severne Evrope i Kine
su u tome i uspele - edukacijom ljudi o prevenciji, simptomima, testovima i
lecenju. Švedska je reklamirajuci kondom smanjila broj zaraženih bez
smanjivanja seksualnih aktivnosti.
Koristeci oružje koje posedujemo moramo promeniti stav da su polne bolesti
kazna za “nemoralan” seks. Moramo pokrenuti više efikasnih programa edukacije
bez dodatnih moralnih prica, u školama i javnim tribinama. Postoje filmovi,
pamfleti i brošure koje se bave preventivnim merama namenjenim ženama. Možemo
ih deliti na javnim mestima kao što su biblioteke, škole, bioskopi, socijalni
i sportski centri; možemo razgovarati sa prijateljima i prijateljicama,
roditeljima i decom, da bi se uverili da su im dostupne sve moguce
informacije. Možemo podržati ženske centre u njihovom radu pošto se oni bore
za kompletniji seks i zdravstvenu edukaciju. Kada društvo bude prihvatilo
seksualnost, to ce znaciti da je prihvatilo i prevenciju protiv polnih
bolesti.
Lekari/ke moraju više da nauce o polno prenosivim
bolestima. Postojeci testovi za utvrdivanje odredenih polnih bolesti moraju
biti pristupacniji. Više medicinskog osoblja mora biti ukljuceno u
sveobuhvatni medicinski program pracenja i testiranja kao i lecenja,
pristupacni svim socijlanim slojevima. Možemo tražiti rutinski kontrolni test
za polne bolesti pri odlasku lekaru/ki; medicinski radnici ce cešce tražiti
ove testove, ako ih veliki broj žena bude zahtevao.
POLNO PRENOSIVE
BOLESTI - SIMPTOMI I LECENJE
Gonoreja
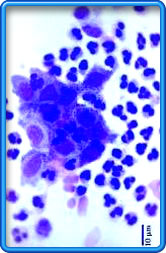
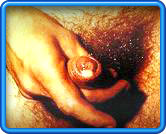
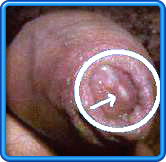
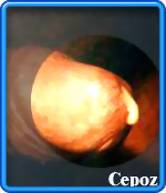
Gonoreju izaziva gonokok, bakterija oblika zrna kafe, koja
postepeno prodire toplim i vlažnim putem urinarnog i genitalnog trakta i
napada grlic materice, uretru i anus. Ovo oboljenje možete preneti na drugu
osobu putem genitalnog, genitalno-oralnog i genitalno-analnog seksa. Infekcija
gonorejom se može preneti i na oci ukoliko ih dodirnete rukama na kojima se
nalazi vlažni, inficirani sadržaj. Majka može zaraziti svoju bebu tokom
porodaja. Retko, jako mala deca se mogu inficirati preko peškira na kome se
nalazi svež, inficirani sadržaj. Otkriveno je da su seksualno zlostavljana
deca cešce zaražena gonorejom. Gonoreja je takode prenošena ženama preko
sperme u postupku veštackog oplodavanja.
Bolest je mnogo upornija kod žena nego kod muškaraca. Nelecena gonoreja može
dovesti do ozbiljne infekcije karlicnog predela, pracenih bolovima što vodi
sterilitetu.
Reda komplikacija je proktitis, zapaljenje rektuma (završnog dela debelog
creva). Ako su oci zaražene gonokoknim klicama (gonokokni konjuktivitis), kao
rezultat može nastati slepilo. Rasejanje gonokokne infekcije (retko ali
opasno) nastaje kada bakterija prodre u krvotok, pa prouzrokuje infekciju
srcanih zalistaka ili artritisni meningitis. Gonoreja se može leciti
antibioticima da bi se sprecila dalja oštecenja, a vec nastala “šteta” se obicno
ne može popraviti.
Zapamtite, važno je koristiti preventivne mere, zbog toga što žena cesto nema
pocetnih simptoma. Kad je bol natera da ode kod lekara/ke, infekcija se vec
ozbiljno razvila. Kod žena koje su imale histeroktomiju može doci do
infekcije grlica materice (ako postoji), anusa, uretre i grla.
Simptomi
I pored toga što je kod žena gonoreja najcešce prisutna bez simptoma, 80% ih
ne primecuje zato što su blagi ili neznatni ili ih meša sa nekim drugim
stanjima. Simptomi se obicno javljaju u rasponu od 2 dana do 3 nedelje nakon
kontakta sa zaraženom osobom. Grlic materice je najcešce mesto infekcije. Kod
gonoreje grlica materice, sekret nastaje usled iritacije koju prouzrokuju
izumrle gonokoke. Ako se same pregledate pomocu spekuluma i ogledalca možete
videti gusti sekret, crvenilo i male mehurice ili znake erozije na grlicu
materice. Na pocetku ove simptome možete pripisati nekom drugom ginekološkom
problemu ili korišcenju nekog sredstva za kontracepciju (kao što su pilule).
Infekcija može zahvatiti i uretru što prilikom mokrenja izaziva bol i
peckanje. Ako se infekcija proširi i na matericu i jajovode, mogu se javiti
bolovi jednostrano ili obostrano u donjem delu trbuha, povracanje,
temperatura i/ili neredovan ciklus. Što je infekcija teža to su
jaci bolovi i izraženiji ostali simptomi. Ovi simptomi mogu da ukazuju na
infekciju unutrašnjih polnih organa.
Gonoreja se takode može preneti sa penisa na ženino grlo (gonoreja faringsa).
Simptomi se ne moraju javiti, a ako se jave grlo je bolno ili su žlezde
uvecane.
Od 1 - 3% žena sa gonorejom oboleva od generalizovane infekcije. Simptomi
ukljucuju pojavu osipa, groznice, temperature, bolova u zglobovima, tetivama
i prstima. Kod uznapredovale bolesti javljaju se bolovi u šakama i prstima
kao i stopalima.
Simptomi
kod muškaraca
Muškarci obicno imaju gust, beli sekret iz penisa i osecaju bol ili pecenje
prilikom mokrenja. Neki muškarci uopšte nemaju simptome. Gonoreja kod
muškaraca se cesto brka sa negonokoknim uretritisom kod koga se takode javlja
sekret, ali zahteva druge lekove za lecenje. Ako ste imali seksualne odnose
sa muškarcem koji ima sekret iz penisa naterajte ga da odmah ode na
testiranje. Ako nema gonoreju ili negonokokni uretritis tada vi ne morate
uzimati lekove.
Ispitivanje
i dijagnoza
Važno je izvršiti ispitivanja pre uzimanja lekova, jer test uzet tokom
lecenja nije pouzdan. Ne ispirajte se neposredno pre testa zbog toga što
možete sprati dostupne bakterije, a time dobiti i lažno negativan test.
Postoje dva uobicajena testa u praksi: test “razmazom” i test “uzgoja
kulture”. Mogu se napraviti tokom ginekološkog pregleda ili pregleda grla.
Široko primenjivani test razmazom je jako pouzdan za muškarce sa simptomima,
ali samo 50% tacan za žene i muškarce bez simptoma. U ovom testu se sekret
razmaže po plocici i oboji, a zatim se pod mikroskopom traže
bakterije-gonokok. Ako je test vašeg stalnog muškog partnera pozitivan,
možete tražiti da se istovremeno lecite bez obzira na rezultat vašeg testa.
Ispitivanje pomocu kulture (pouzdaniji, ali duže traje) podrazumeva uzimanje
brisa iz sekreta, zasejavanje na specijalnoj podlozi i uzgoj pod specijalnim
laboratorijskim uslovima 16 - 48 h, da bi se bakterija gonoreje razmnožila.
Medutim, cak i test “kulture” može biti netacan i to uglavnom zbog poteškoca
transporta materijala u laboratoriju. Pouzdanost testa dosta zavisi i od
mesta uzimanja brisa. Ako se uzgaja kultura uzeta sa najcešce zaraženih mesta
(grlica materice i analnog otvor), šanse su oko 90% da se pronade postojeca
infekcija. Dosta žena obolelih od gonoreje takode ima i trihomonas i/ili
hlamidiju. Bris grlica materice je najbolji pojedinacni test sa 88 - 93%
tacnosti. Puno žena sa infekcijom grlica materice ima inficiran i analni
otvor. Ako vam je uradena histeroktomija, tražite i uretralni test. Ako ste
imale oralno-genitalni seks tražite da vam se uzme i bris iz grla i uradi
test na gonokoke.
Cesto se ženama rade oba testa, test razmaza za preliminarno ispitivanje, a
test uzgoja kulture za potvrdu dijagnoze. Ako je test razmazom negativan, a
sigurno ste bile u kontaktu sa gonorejom, možete tražiti lecenje dok cekate
rezultat testa uzgoja kulture.
Iako ovi testovi nisu u potpunosti pouzdani, oni su u praksi najpristupacniji
i najcešce se koriste u bolnicama. Ako sumnjate u tacnost rezultata vašeg
testa, probajte da ga ponovite na drugom mestu ili dodite ponovo za nedelju
do dve - što pre to bolje.
Lecenje
Vecina lekara/ki propisuju lekove pre nego što je gotov test uzgoja kulture i
potvrdena dijagnoza iz najmanje 3 razloga: testovi nisu uvek tacni, lekar/ka
nije uvek siguran/a da cete ponovo doci, i što se pre pocne sa lecenjem
gonoreje utoliko se lakše leci. Uvek pitajte da li i vaš partner treba da
uzima lekove. Sa druge strane, postoje i neki lekari/ke koji ce odbiti da vas
lece, cak i kad ste sigurni da ste inficirani, dok se ne potvrdi dijagnoza.
Pozitivno u cekanju rezultata testa uzgoja kulture je to da antibiotike ne
treba uzimati bespotrebno.
Spirala može otežati postupak lecenja jer pomaže širenju infekcije cime rastu
šanse za generalizovanu infekciju gonorejom. Da li ste izvadile spiralu pre
lecenja?
Svetska zdravstvena organizacija preporucuje jednu dozu ceftriaxone kao
najbolju pocetnu terapiju za gonoreju. Pošto hlamidija cesto “prati”
gonoreju, dalje se preporucuje lecenje doksiciklinom (7 dana) za lecenje
hlamidije. Ako je moguce uradite prvo test na hlamidiju da bi se izbeglo
nepotrebno uzimanje antibiotika. Uzimanje doksiciklina je poželjnije od
tetraciklina samo zato što se uzima 2 puta dnevno, a tetraciklin 4 puta.
Trudnice ne smeju da uzimaju nijedan od ova dva leka, nego eritromicin kao
zamenu (nije toliko efikasan, ali ne škodi plodu).
Gonoreja
i trudnoca
Trebalo bi da trudnice tokom trudnoce urade makar jedan standardni test
kulture gonoreje. Trudnice sa nelecenom gonorejom ce preneti bolest svojoj
bebi prilikom porodaja. U prošlosti, mnogo beba je oslepelo od gonokoknog
konjuktivitisa. Danas se u svim zemljama bebama odmah po rodenju u oci
stavljaju kapi srebro nitrata ili nekog antibiotika, da bi se sprecilo ovo
oboljenje. Ovo se radi i kada su majke sigurne da nemaju gonoreju i kada
znaju da je postupak nepotreban.
Hlamidija
i mikoplazma
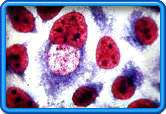
Chlamydia trachomatis
Chlamydia trachomatis

Chlamydia trachomatis
Chlamydia trachomatis
Hlamidiju izaziva bakterija Chlamydia trachomatis i danas je
to jedna od najrasprostranjenijih polnih bolesti. Kod žena hlamidija može
izazvati izuzetno teške probleme, ukljucujuci i infekciju uretre, grlica
materice, zapaljenje unutrašnjih polnih organa i sterilitet, kao i opasne
komplikacije tokom trudnoce i porodaja. Kod muškaraca izaziva zapaljenje
uretre. Ova bakterija izaziva i proctitis (zapaljenje rektuma). Analna
hlamidija je pronadena kod seksualno zloupotrebljivane dece.
Hlamidija se prenosi za vreme vaginalnog ili analnog seksa sa inficiranom
osobom. Može se preneti i na oci, preko vlažnih ruku sa inficiranim sekretom,
kao i sa majke na bebu tokom porodaja. Moguce je, mada rede, hlamidijom
inficirati grlo ukoliko ste imali oralni seks sa zaraženim muškarcem.
Uzrocnik zapaljenja uretre može biti i Myocoplasma koja je takode polno
prenosiva bolest. Ona je identifikovana u genitalnom traktu kod naizgled
zdravih ljudi koji nisu imali simptome infekcije. Dok ureaplasma izaziva
jednu cetvrtinu slucajeva zapaljenja uretre kod muškaraca, za sada se ne zna
njena uloga u nastanku zapaljenja grlica materice ili zapaljenja unutrašnjih
polnih organa kod žena. Neki naucnici veruju da može izazvati komplikacije u
trudnoci.
Simptomi
Cetiri petine žena koje su zaražene hlamidijom nemaju simptome. Najcešci
simptom je pojacani vaginalni sekret, koji se obicno javlja 7 - 14 dana nakon
zaraze hlamidijom. Ostali znaci su bolno mokrenje, neuobicajena vaginalna
krvarenja, krvarenja nakon seksa i bol u donjem delu stomaka. Tokom
pregleda se može, ali i ne mora ustanoviti zapaljenje grlica materice. Ako
nemate simptome, morate utvrditi da li partner ima simptome ili da li mu je
dijagnostifikovano zapaljenje uretre. Možete se redovno kontrolisati na
hlamidiju ako ste seksualno aktivni.
Simptomi
kod mušakaraca
Muškarci obicno imaju osecaj pecenja pri mokrenju, a uretralni sekret se
pojavljuje jednu do tri nedelje nakon zaraze. Simptomi mogu biti slicni onima
kao kod gonoreje mada su obicno slabije izraženi. Takode je i period
inkubacije duži - najmanje 7 dana. Oko 10% muškaraca nema simptome, mada oni
mogu i dalje prenositi zarazu. Cesto samo jedan od partnera ima simptome, a
drugi nosi infekciju. Oba partnera se moraju leciti da bi se sprecilo ponovno
vracanje infekcije. Pojedini lekari nisu u dovoljnoj meri svesni opasnosti
koju nosi hlamidija. Uglavnom zbog toga što infekciju hlamidijom mešaju sa
gonorejom i drugim polnim bolestima, lekari/ke cesto postavljaju pogrešnu
dijagnozu. Oni takode, previde ženske simptome ili ih pripisuju nekom drugom
oboljenju.
Pocelo je kao cistitis. Par meseci kasnije dobila sam temperaturu, groznicu i
jake bolove u donjem delu trbuha. Lekar nikad nije spomenuo mogucnost
hlamidije ili zapaljenja unutrašnjih polnih organa. Umesto toga testirali su
me na gonoreju i test je bio negativan, nakon 6 meseci iscrpljujuce bolesti
dali su mi Ampicilin koji ništa nije pomogao. Stalno su ponavljali: ”Vama
ništa nije. Mora da imate emotivne probleme.” Posle 9 meseci sam imala jak
napad, što su oni proglasili “bezazlenom karlicnom infekcijom”. Ništa se nije
promenilo dok moj muž nije dobio simptome zapaljenja uretre i tek onda su me
uzeli za ozbiljno i oboje smo se poceli leciti pravim lekovima.
Zapamtite, terapija uobicajena za gonoreju nije efikasna protiv ove
bakterije. Ako mislite da imate zapaljenje uretre ne uzimajte lekove za
gonoreju pre nego što dobijete rezultate testa na hlamidiju.
Testiranje
i dijagnoza
Postojeci testovi na hlamidiju i ureaplazmu nisu dostupni u dovoljnoj meri.
Kod nas se testiranje na hlamidiju i ureaplazmu vrši samo na
Mikrobiološkom institutu i zakazuje se mesecima unapred. Neke privatne
ginekološke ordinacije takode rade test na hlamidiju, ali nije dostupan svima
jer mu je cena visoka (oko 100 dinara). U vecini slucajeva, ako vi ili vaš
partner imate sekret, testirace vas na gonoreju i ako su testovi negativni
lekar/ka ce sistemom eliminacije dijagnostikovati zapaljenje uretre ili
mukopurulentno zapaljenje grlica materice. Još uvek se
ne zna ni tacno vreme inkubacionog perioda. Za pojavu zapaljenja uretre treba
da prode više vremena nego za pojavu gonoreje, mada je vremenski period
promenljiv i zavisi od toga da li je infekciju prouzrokovala hlamidija,
mikoplazma, kombinacija ove dve ili neke druge vrste bakterija. Kada se
utvrdi uzrocnik zapaljenja uretre postavlja se dijagnoza. Pacijent/kinja se
stoga podvrgava novoj terapiji za identifikovani mikroorganizam. Svetska
zdravstvena organizacija zastupa stav da je jedino siguran test uraden na
osnovu brisa uretre. Test na mikoplazmu podrazumeva uzimanje brisa grlica materice
i uzgoj kulture. Kod nas se to radi na Mikrobiološkom institutu. Drugi
testovi na hlamidiju (kao test antitela) su jeftiniji, brži i više se koriste
od testa zasejavanja kulture. Oni su nešto manje pouzdani, ali pružaju
korisnu pomoc u postavljanju dijagnoze. Informaciju o
mestu na kojem može da se izvrši testiranje dobicete od svog lekara.
Lecenje
Terapija tetraciklinom je uobicajena za infekcije prouzrokovane hlamidijom i
mikoplazmom. Lek izbora je Doksiciklin zato što se uzima samo dva puta
dnevno, dok se tetraciklin uzima 4 puta dnevno.
Kada se
oni ne mogu koristiti, na primer tokom trudnoce, obicno se prepisuje
Eritromicin. Veliki broj drugih antibiotika, koji se koriste za polne
bolesti, ukljucujuci i penicilin, nisu efikasni. Infekcija oka hlamidijom se
leci lokalnim antibakterijskim kapima ili mastima, kao što je
tetraciklinhlorid.
Uzimajte lekove kako su vam prepisani jer se infekcija kasnije može ponovo
pojaviti, izazivajuci ozbiljnije probleme, a i mnogo više napora bice
potrebno da biste se izlecili. Lecenje obicno traje 3 nedelje. Ako simptomi i
posle toga traju, posetite lekara/ku koji ce vam prepisati druge antibiotike
ili produžiti postojecu terapiju. Vaš stalni seksualni partner bi trebalo da
uzima tetraciklin ili doksciklin, bez obzira da li postoje ili ne simptomi
infekcije. S obzirom da je 10% infekcija mikoplazmom rezistentno na terapiju
tetraciklinima, pojedini lekari/ke preporucuju ponovno testiranje 1 - 4
nedelje nakon završetka lecenja.
Pre nego što zapocnete terapiju antibioticima, proverite kod svog lekara/ke
kakvi su moguci neželjeni efekti. Žene tokom trudnoce ne smeju da uzimaju
doksiciklin ili tetraciklin. U toku lecenja ne treba piti alkohol da ne bi
došlo do iritacije uretre. Izbegavajte seksualne odnose dok se vi i vaš
partner ne izlecite. Ako vam se cini da i dalje imate hlamidiju i da vam
antibiotici nisu pomogli, možda imate neku drugu bakterijsku infekciju ili,
moguce je, zapaljenje unutrašnjih polnih organa.
Hlamidija,
mikoplazma i trudnoca
Statistike pokazuju da je 8 - 10% svih trudnica zaraženo hlamidijom koja, ako
se ne leci, može biti preneta bebi tokom porodaja. Zaražene bebe mogu dobiti
konjuktivitis ili pneumoniju. Hlamidija može biti i jedan od uzrocnika
pobacaja, vanmatericne trudnoce, prevremenog porodaja i infekcije
novorodenceta. Zbog svih ovih rizika verovatno ce uskoro svim trudnicama na
raspolaganju biti test na hlamidiju.
Pošto mikoplazma takode može da utice na sterilitet, pobacaj i prevremeni
porodaj, postoje mišljenja da bi svaka žena koja je imala problema sa
sterilitetom ili vanmatericnom trudnocom trebalo da uradi test na mikoplazmu.
Herpes
Herpes (od grcke reci koja znaci “puzati”) izaziva virus herpes simplex,
uzrocnik koji se poslednjih godina detaljno proucava. Virus prodire u
organizam kroz sluznicu i mukozne membrane u ustima i genitalijama, putujuci
duž nervnih završetaka do kicme gde se trajno smešta hraneci se produktima
celija organizma. Postoje dve vrste herpes simpleks virusa.
Tip I ( HSV I) se karakteriše ranicom ili plikom na usnama, licu ili u
ustima, dok je tip II (HSV II) najcešci u vidu ranica u genitalnom podrucju.
Lokalizacija HSV I je obicno iznad struka, a HSV II ispod struka, mada
postoje neka preklapanja, uglavnom kod upražnjavanja oralno-genitalnog seksa.
U ovom delu poglavlja više cemo se baviti genitalnim herpesom (HSV II).
Herpesom se možete inficirati u direktnom kontaktu sa zaraženom sluznicom ili
tokom vaginalnog, analnog ili oralnog seksa, ako imate odnos sa nekim ko je u
aktivnoj fazi infekcije. Moguce je preneti infekciju iz usta na genitalije
(ili oci) preko prstiju. Iako je ovo oboljenje najzaraznije od trenutka kad
koža pocrveni pa dok bolna krasta ne prode, herpes se može preneti i kada ne
postoje vidljivi znaci infekcije. Najveci broj zaraza se i dešava onda kada
su ljudi bez simptoma.
Simptomi
Simptomi se najcešce pojavljuju u roku od 2 - 20 dana nakon infekcije, mada
se kod vecine ljudi i ne pojavljuju, pa neko vreme oni i ne znaju da su
inficirani.
Herpes obicno pocinje peckanjem i svrabom
na koži genitalne regije. Ovo se zove prodromalni (pocetni) stadijum i do
pojave bolnih ranica može proci od nekoliko sati do nekoliko dana, cak se i ne
moraju pojaviti. Takode, može se javiti osecaj žarenja, bolovi u nogama,
zadnjici, ili genitalijama i/ili osecaj pritiska u tom predelu. Ranice koje
se javljaju pocinju kao jedna ili više crvenih izbocina na kojima se za
dan-dva razvijaju vodeni plikcici. Plikcici se najcešce javljaju na usminama,
klitorisu, otvoru vagine i povremeno na njenim zidovima, zadnjici, butinama,
anusu i pupku. Kod žena se još javljaju i na grlicu materice, što obicno ne
izaziva primetne simptome. Kod dosta žena se tokom prve infekcije herpesom
javljaju promene i na grlicu materice i na stidnici. Za par dana, plikovi
pucaju, a na njihovom mestu ostaju ranice iz kojih se cedi sukrvica ili
limfa. Obicno se za 4 dana formiraju kraste i herpes prolazi bez lecenja.
Za vreme trajanja bolesti, mokrenje može biti bolno, a može postojati i
dosadni, tupi bol ili oštri žareci bol u celoj genitalnoj regiji. Ponekad se
bol širi ka nogama. Takode, može postojati stalni nagon na mokrenje i/ili
prisustvo vaginalnog sekreta. Može doci i do vulvitisa (zapaljenja stidnice).
Na pocetku bolesti može se javiti povišena temperatura, glavobolja i otok
limfnih žleza u preponama. Sam pocetak bolesti je najbolniji i vremenski
najduže traje (2 - 3 nedelje).
Simptomi
kod muškaraca
Muškarci mogu osetiti bol u testisima u pocetnoj fazi bolesti, kada se i
pojavljuje herpes, najcešce na glavicu, na telu penisa, ali i na skrotumu,
medici, zadnjici, anusu i butinama. Muškarci zaraženi herepsom najcešce i ne
znaju za to jer je lociran u uretri. Moguca je pojava vodnjikavog sekreta iz
uretre.
Recidivi
- ponovno javljanje herpesa
Pojedini ljudi nikada ne dobiju herepes po drugi put, ali vecina, tacnije
75%, najcešce za 3 - 12 meseci od prvog pojavljivanja dobijaju hereps na
istom delu tela. Ponovljena bolest je obicno blaža, traje od 3 dana do 2
nedelje i obicno ne zahvata grlic materice. Bolest je najcešce isprovocirana
stresom, bolešcu, oštecenjem kože, menstruacijom ili trudnocom. Kod vecine
ljudi se tokom godina bolest sve rede pojavljuje. Povratni herpes je u vezi
sa smanjenom otpornošcu, kao što su i ostale infekcije trihomonasom,
infekcije krvi, polne bradavice, gljivicne infekcije i vaginitis. Stroga
dijeta i lekovi slabe imuni sistem (kofein, stimulansi, pilule za dijetu,
pilule za kontracepciju) i tako vas cine podložnijim recidivima. Izgleda da
ljudi sa nedostatkom vitamina B i osobe koje su preterano nervozne cešce
ponovo dobijaju herpes. Studije su pokazale da se cešce ponovo javlja HSV II
od HSV I.
Testiranje
i dijagnoza
I vi i vaši lekari moci cete dijagnosticirati herpes kada se pojave ranice,
mada se povremeno meša sa mekim cirom, sifilisom ili polnim bradavicama.
Nekoliko laboratorijskih testova potvrduju dijagnozu ili ukazuju na prisustvo
herepsa, cak i ako nije aktivan. Ispitivanje podrazumeva uzimanje uzoraka sa
aktivnih ranica herpesa, cime se može sigurno potvrditi prisustvo virusa. Ne
mogu svi testovi da razlikuju HSV I i HSV II. Takode, možete uraditi i
analizu krvi da bi se utvrdio nivo herpes antitela u krvi (kada se jednom
zarazite virusom vaš organizam stvara antitela za borbu sa infekcijom). Ovaj
test je efikasan kada se radi na pocetku bolesti i to kod osoba koje nemaju
oralni herpes (zato što se njime ne može napraviti razlika izmedu HSV I i HSV
II).
Lecenje
Za sada ne postoji medicinski ispitan lek za herpes, mada naucnici tragaju za
vakcinom, antivirusnom terapijom i stimulatorima imunog sistema. U
meduvremenu, ranice herpesa održavajte suvim i cistim. Ako su ranice mnogo
bolne, možete tražiti od svog lekara/ke neko sredstvo protiv bolova. Ako vam
je genitalni herpes tek poceo, od svog ginekologa/ginekološkinje možete
tražiti antivirusno sredstvo po imenu Acyclovir. Od prvog pojavljivanja
bolesti Acyclovir može pomoci ozdravljenju. Kod ponovne pojave, na pocetku,
Acyclovir se može uzimati oralno ili pri pojavi simptoma. Ako se svakodnevno
uzima, može da pomogne smanjenju ucestalosti javljanja ili dužini trajanja
bolesti. Ako se uzima tokom pojavljivanja simptoma, može smanjiti bol i
trajanje bolesti. Ipak, Acyclovir se ne smatra specificnim lekom.
Neki alternativni oblici lecenja mogu ublažiti tegobe kada se herpes
aktivira. Na primer, preporucuje se 3 - 5 puta dnevno kupanje u toploj kupki
sa sodom bikarbonom. Pošto herpes brže prolazi kada je izložen vazduhu nosite
pamucni donji veš ili ga uopšte nemojte nositi. Ako vas boli dok mokrite
možete to ciniti pod tušem ili mlazom vode uperenim na genitalije. Kada plik
pukne nanesite sredstvo za isušivanje ( vodonik - peroksid ). Protiv bolova
uzimajte aspirin. Hranite se zdravo. Uzimajte visoke doze C vitamina (2000
mg) i cinka. Direktno stavljen na ranicu vitamin E može pomoci. Probajte sa
akupunkturom i akupresurom. Neke od lekovitih trava koje možete kupiti u
biljnim apotekama takode pomažu.
Probajte, pomoglo je nekim ženama, možda ce i vama.
Herpes
i trudnoca
Ispitivanja pokazuju da žene sa herpesom imaju i povecan rizik od pobacaja i
prevremenog porodaja. Podjednako je važno znati i to da, kada je bolest u
fazi prolaska (kada se vec pojavila krastica) u vreme porodaja, herpes može
sa majke biti prenesen na bebu u toku samog porodaja i izazvati ozbiljne
posledice: oštecenja mozga, slepilo i smrt u 60 - 70 % slucajeva. Mada ovo
zastrašujuce zvuci važno je znati da se to retko dešava i da se dogada u
svega jednom od 5 000 normalnih porodaja. Rizik je veci ukoliko se majci
herpes prvi put pojavio u vreme porodaja; kada postoje ranice beba ima 50%
šanse da dode u kontakt sa virusom herpesa tokom porodaja. Za majku sa
recidivirajucim herpesom rizik se smanjuje na manje od 4% zato što je ona vec
prenela antitela na bebu preko krvi u toku trudnoce.
Trudne žene koje nemaju herpes trebalo bi da izbegavaju seks bez zaštite u
toku poslednjih 6 nedelja trudnoce sa partnerom koji ima herpes.
Ako ste trudni i imate recidive, obavestite svog lekara ili babicu. Ako
imate pocetne simptome ili je bolest uzela maha u vreme porodaja, obicno ce
vam se uraditi carski rez u roku od 4 - 6 sati pošto vam je pukao vodenjak.
Herpes i
rak
Ranije su mnogi istraživaci verovali da kod žena sa genitalnim herpesom
postoji veci riziki da obole od raka grlica materice. Ovo uverenje više nije
tako rasprostranjeno. Bez obzira na to da li imate herpes, nastojte da
jedanput godišnje uradite Papanikolau test. Moguce je da faktori koji
doprinose neotpornosti na herpes, istovremeno povecavaju rizik od obolevanja
od kancera.
Prevencija
Napori da se pronade vakcina protiv herpesa do sada su još uvek ostali bez
uspeha. Istraživaci nastavljaju da istražuju mogucnost pronalaska vakcine
genetskim inžinjeringom. Pošto ne postoji lek za herpes, vrlo je važno da se
zaštitite da ga ne biste dobili. To ne znaci da ne smete nikada da imate
seksualni odnos sa nekim ko ima virus; to samo znaci da koristite svoj zdrav
razum u procenjivanju rizika i preduzimanju mera opreza. U SAD ima preko 30
miliona ljudi zaraženih herpesom, a svega jedna cetvrtina zna da je zaražena.
Preporuke koje slede (zajedno sa onim generalnim), mogu vam pomoci da
smanjite rizik od dobijanja herpesa:
1. Manje cete biti podložne infekciji virusom herpesa kad ste dobrog
zdravlja, ako se zdravo hranite i kada ste pronašle nacin da se borite sa
stresom u životu (upražnjavanjem joge, dubokog disanja, meditacije - šta god
da vama pomaže).
2. Izbegavajte seks sa osobama koje imaju ranice.
3. Ako vaš partner ima herpes, ne bi bilo loše da preduzmete sve mere opreza,
cak i ako trenutno nema nikakvih simptoma.
4. Pošto se herpes može preneti dodirom sa jednog dela kože na drugi
izbegavajte da dodirujete otvorene rane. Operite ruke posle dodirivanja
svojih genitalija. Uvek operite ruke pre nego što stavljate kontaktna sociva.
Kako da
zaštitite druge (ako vi imate herpes)
1. Ako imate ranice nemojte da imate seksualne odnose. Razmislite o tome da
koristite kondom i kada nemate ranice.
2. Nemojte davati krv u toku inicijalne faze.
3. Muškarci ne bi trebalo da budu donatori sperme u toku inicijalne faze.
Prevencija
recidiva
1. Pojava herepsa je izgleda povezana sa stresom. Ako je moguce, otkrijte šta
prethodi pojavi herpesa kod vas i nastojte da otklonite ili smanjite tenziju
u svom životu.
2. Ogranicite upotrebu stimulansa kao što su kafa, caj, razne kole i
cokolada.
3. Povecajte unošenje vitamina A, B i C i cinka, gvožda i kalcijuma da bi
sprecili recidive.
4. Izbegavajte hranu koja ima puno arginina (kao što su lešnici, cokolada,
koka kola, pirinac i sl.) Umesto toga, jedite hranu bogatu lizinom: krompir,
meso, mleko, ribu, iznutrice i jaja.
5. Ako su vam se herpes cesto javlja ili u ozbiljnoj formi, razmislite o tome
da uzimate oralno svakog dana Aciklovir.
To sredstvo
jeste skupo, ali sprecava recidive. Razgovarajte sa lekarom/kom o tome.
Život
sa herpesom
Prihvatiti herpes kao sastavni deo života može biti teško. Saznanje da ste
zaraženi herpesom može da vas veoma uznemiri i natera da pokušate pronaci lek
za sebe. Možda cete se osecati odbacenom, samom i ljutom posebno u odnosu na
osobu koja vam je prenela infekciju. Možda cete gajiti sumnju u mogucnost
održavanja dugih veza, radanja dece ili dobijanja raka cerviksa. Imajte na
umu da svako doživljava herpes na drugaciji nacin kao i to da ce se vaša
reakcija menjati tokom vremena.
Posle prve epizode herpesa osecala sam se odvojenom od svog tela. Kada smo
ponovo poceli da vodimo ljubav imala sam teškoce u doživljavanju orgazma i
strani su mi bili sopstveni doživljaji. Osecala sam se kao da je moje telo
okupirala neka strana sila. Kao da je moje telo bilo time izrešetano; kao da
sam bila kontaminirana. I uvek sam osecala tu neizvesnost: da li je moja beba
u redu? Rodenje moga deteta je nepravedno time pogodeno.
Ako ste u vezi sa nekim ko nema herpes to može uticati na vas oboje/obe na
vrlo prikriven nacin.
Ponekad nas obe to muci. Kada moja ljubavnica pocne i suviše da me štiti od
stresa zato što stres izaziva herpes kod mene, desi se da ona sama ne traži
pažnju i vreme od mene i onda kada je to njoj zaista neophodno.
Koliko ce herpes uticati na vašu vezu zavisi umnogome od toga koliko verujete
jedno drugom ili jedna drugoj i koliko ste medusobno spremni/e da podelite
strahovanja.
Nacin na koji prihvatamo herpes umnogome zavisi i od našeg stava prema
bolestima. Na primer, ljudi koji vide herpes kao simptom stresa, bolesti ili
nekog drugog problema pre nego kao medicinsku katastrofu lakše pronalaze
sopstveni nacina da se izbore sa herpesom.
Herpes je neugodan i bolan, ali je i nešto sa cim nauciš da živiš. Ja o njemu
mislim kao o stanju neravnoteže. Pošto znam da je povezan sa stresom,
nastojim da sacuvam sebe u najboljem mogucem psihickom stanju i pokušavam da
se manje nerviram.
Jedina dobra stvar koju mogu da kažem o herpesu je ta da me cIni iskrenom
kada je u pitanju briga o sebi. Kada osetim da me vulva boli i svrbi, to mi
je znak da usporim malo. Tada sebi priuštim duge, tople kupke. nastojim da
mislim opušteno i da šaljem toplu, opuštajucu energiju tom delu tela. Ponekad
i meditiram.
Najbolje se duhovitošcu boriti protiv herpesa. Ima previše ozbiljnih,
zastrašujucih stvari oko njega. Treba shvatiti da je to samo jedan od mnogih
loših stvari sa kojima ljudi moraju živeti.
Možda cete lakše podnositi herpes ukoliko budete spremne da o njemu otvoreno
govorite. Razgovarajte sa svojom porodicom, partnerom/partnerkom ili
terapeutom/terapeutkinjom o svojm strahovima, osecanjima i sl.
Sifilis
Sifilis izaziva mala spiralna bakterija koja se naziva spiroheta. Sifilis
možete dobiti seksualnim putem ili putem dodira sa nekim ko je inficiran.
Trudna žena može preneti sifilis na svoje još nerodeno dete.
Sifilis se širi preko otvorenih rana ili osipa koji sadrže bakterije koje
mogu proci kroz mukozne membrane genitalija, usta ili anusa kao i kroz
povredenu kožu na drugim delovima tela.
Simptomi
Kada bakterija jednom ude u organizam bolest prolazi kroz cetiri stadijuma:
Primarni
stadijum
Prvi znak je bezbolan cir koji se naziva tvrdi šankr koji može izgledati kao
bubuljica, plikcic ili otvorena ranica i javlja se u roku od 9 - 90 dana
pošto bakterija prodre u organizam. Obicno se pojavljuje na genitalijama ili
blizu mesta prodora bakterije. Medutim, može se pojaviti i na jagodicama
prstiju, usnama, grudima, anusu ili u ustima. Ponekad se šankr uopšte ne razvije
ili ostaje sakriven u vagini ili naborima usmina, ne dajuci nikakve znake
bolesti. Ako se šankr razvije, primeti ga samo oko 10% žena. Redovnim
pregledima spekulumom, vece su šanse da ga primetite. U primarnom stadijumu
šankr je jako zarazan. Preventivne mere istaknute na str. ..... deluju jedino
ako mehanicka barijera prekriva i zaraznu ranicu. Sa ili bez lecenja ranica
ce zarasti, obicno za 1 - 5 nedelja, ali se bakterija u organizmu i dalje
širi i razmnožava.
Sekundarni
stadijum
Sledeci stadijum se javlja izmedu 1 nedelje i 6 meseci od infekcije. Do tada
se bakterija proširila po celom oragnizmu. Ovaj stadijum obicno traje
nedeljama i mesecima, ali simptomi se mogu povremeno javljati i prolaziti i
po nekoliko godina. Oni ukljucuju osip po celom telu ili samo na dlanovima,
rukama i tabanima; ranice u ustima, natecene i bolne zglobove ili tetive
mišica, bolno grlo, povišenu tempraturu ili glavobolju (svi simptomi gripa).
Možete izgubiti kosu ili dobiti otoke oko genitalija ili analnog otvora.
Latentni stadijum
Tokom ovog stadijuma koji može trajati 10 - 20 godina ne postoje vidljivi
znaci bolesti.
Medutim, bakterija može napasti unutrašnje organe ukljucujuci srce i mozak.
Oboljenje prestaje biti zarazno posle prvih nekoliko godina latentne faze,
onda se ne javljaju simptomi drugog stadijuma.
Kasni
stadijum
U ovom stadijumu ozbiljne posedice latentne faze se pojavljuju u zavisnosti
od toga koji je organ zahvacen: ozbiljno srcano oboljenje, slepilo ili
mentalni poremecaji. Sa današnjim mogucnostima dijagnoze i lecenja sifilisa
retko ko dospe do ovog stadijuma. U ovom stadijumu sifilis nije zarazan.
Simptomi kod
muškaraca
Simptomi kod muškaraca su slicni onima kod žena. Mesto na kome se šankr
najcešce pojavljuje je penis i skrotum. Može biti sakriven u na glavicu
penisa ispod kožice, ispod skrotuma ili u korenu penisa. U primarnom
stadijumu kod muškaraca se cešce nego kod žena uvecavaju limfne žlezde u
preponama.
Dijagnoza i
lecenje
Sifilis se može dijagnosticirati i leciti u bilo kom stadijumu bolesti. Medutim,
buduci da sifilis nije toliko cesto oboljenje lekari/ke ga cesto mogu
pobrkati sa nekim drugim polnim bolestima, uklJucujuci i meki šankr, herpes i
venerecni limfogranulom.
Na pocetku primarnog stadijuma lekar/ka može utvrditi uvecane limfne žlezde u
preponama i uzeti bris iz šankra, ako postoji, i ispitati ga mikroskopski. Ne
treba stavljati nikakve lekove, kreme ili masti pre nego što vas lekar/ka
pregleda, jer se tako mogu uništiti bakterije sifilisa na površini, što daje
pogrešan rezultat testa.
Spirohete se nalaze u
krvotoku nedelju do dve pošto se formira šankr. Postoje dve analize krvi koje
se koriste za dijagnosticiranje sifilisa. Ako sumnjate da ste bili u kontaktu
sa obolelim od sifilisa i ako ste se prethodno lecili od gonoreje lekovima koji
nisu iz penicilinske grupe, treba da se urade 4 testa na sifilis u jednom
mesecu kako bi se pokrio period inkubacije (neki lekovi za gonoreju ne lece
sifilis). Zapamtite, period inkubacije može trajati 90 dana. Ako ste
seksualno aktivni sa više partnera ili je vaš partner u seksualnom kontaktu
sa više osoba, tražite analizu krvi na sifilis tokom redovnog sistematskog
pregleda.
Injekcije penicilina ili zamena kao doksiciklin ili tetraciklin tablete, za
alergicne na penicilin, je terapija sifilisa. Pošto se ponekad bolest ponovo
javlja i da bi se izbegli propusti potrebno je da uradite još najmanje dva
testa nakon lecenja. Testovi moraju da se obnove nakon 6
meseci i godinu dana. Prva tri stadijuma sifilisa se potpuno lece, bez
trajnih oštecenja, a cak se mogu zaustaviti od daljeg napredovanja i
oštecenja koja nastaju tokom poslednjeg stadijuma sifilisa.
Sifilis i
trudnoca
Trudnica može preneti sifilis na fetus. Bakterija fetus napada kao i odrasle,
pa dete može biti mrtvorodeno ili sa ozbiljnim oštecenjima tkiva ili organa.
Ali ako majka lecenje zapocne pre 16. nedelje trudnoce, može se ocekivati da
fetus nece oboleti (cak i kada se fetus zarazi sifilisom, penicilin ce
zaustaviti bolest, ali mogu se popraviti vec nastala oštecenja). Trebalo bi
da se svaka žena, pošto utvrdi da je trudna, testira na sifilis, zatim
neposredno pred porodaj i, naravno, svaji put kada misli da je bila u
kontaktu sa infekcijom. Ako je trudnica zaražena, može zapoceti sa lecenjem
pre nego što se bolest prenese i na njen fetus.
Genitalne
bradavice i infekcija humanim papiloma virusom
Genitalne bradavice izaziva humani papiloma virus (HPV), slican je onom koji
izaziva obicne kožne bradavice. Preko 20 vrsta humanog papiloma virusa
izaziva nemanifestne infekcije, bradavice ili promene u ravni kože genitalne
regije. Ovaj virus se obicno prenosi seksualnim odnosom sa inficiranim
partnerom. Pojedini HPV izazivaju promene grlica materice što povecava rizik
od raka grlica materice. Na žalost, ova nevidljiva oštecenja jako teško može
otkriti bilo ginekolog ili sama inficirana žena.
Simptomi genitalnih bradavica se obicno pojavljuju od 3. nedelje do 8 meseci
nakon inficiranja. Tokom asimptomatskog perioda, ali i kada su prisutne,
bradavice su jako zarazne, pa je preporucljivo da vaš partner koristi kondom.
Vidljive genitalne bradavice izgledaju isto kao i obicne bradavice, na
pocetku male, bezbolne, tvrde grudvice koje se cesto javljaju na dnu
vaginalnog otvora. Bradavice se javljaju i na usminama, stidnici, unutar
vagine, na grlicu materice i oko anusa, gde mogu biti zamenjene sa
hemoroidima. Toplota i vlažnost podsticu rast bradavica koje cesto mogu
izrasti u veliku tvorevinu oblika karfiola. Oštecenja grlica materice, iako
su cešca od vidljivih bradavica, ne mogu se videti golim okom i nemaju
simptome.
Simptomi kod
muškaraca
Bradavice se pojavljuju na glavicu penisa (cesto i ispod kožice), telu penisa
i povremeno na skrotumu.
Korišcenje kondoma može spreciti širenje
bradavica.
Dijagnoza i lecenje
Dijagnoza bradavica se obicno postavlja direktnim pregledom. Lažno pozitivan
rezulat Papanikolau testa može ukazati na prisustvo HPV. Kolposkopijom se
otkrivaju bradavice ili površinske lezije na grlicu. Ako se otkrije lezija,
može se uraditi biopsija radi postavljanja dijagnoze HPV, kao i radi provere
promena na celijama. Ako imate bradavice, ili promene na grlicu materice,
svakih 6 meseci treba da uradite Papanikolau test, radi kontrole. Postoji
nekoliko nacina lecenja bradavica: rastvorom podomina, trihlorsircetnom
kiselinom, krioterapijom, 5- fluoracil kremom ili hirurškim uklanjanjem. U
poslednje vreme se najviše koristi metoda uklanjanja bradavica laserom jer na
taj nacin ne dolazi do oštecenja normalnog tkiva. Posebno preporucamo ovaj
postupak uklanjanja bradavica ili drugih promena na grlicu materice. Zavisno
od velicine i broja bradavica, koristi se lokalna ili opšta anestezja.
Bez obzira za koju metodu se opredelite, najvažnije je da se uklone sve
bradavice, cak i one unutar vagine i na grlicu materice. Podrazumeva se da ce
i vaš partner ukloniti bradavice, ukoliko ih ima. Uklanjanjem bradavica ne
oslobadamo se i prisustva humanog papiloma virusa, te se vremenom bradavice
mogu ponovo pojaviti, što zahteva novo lecenje.
Genitalne bradavice i
trudnoca
Bradavice imaju tendenciju bržeg rasta tokom trudnoce, verovatno usled
povišenog nivoa progesterona. Ako se bradavice nalaze na zidovima vagine i
postanu velike ili brojne, vagina može postati manje elasticna što kasnije
otežava porodaj. Ne koristite podofilin za uklanjanje bradavica, zato što se
apsorbuje preko kože i može izazvati oštecenje ili cak i smrt fetusa.
Ostale polno prenosive
bolesti
Postoji još dosta polnih bolesti o kojima bi mogle da govorimo u ovom
poglavlju. Vidi poglavlje 24, u kojem se pominju uobicajeni medicinski i
zdravstveni problemi, kao i informacije o infekcijama koje se osim seksualnim
odnosom mogu dobiti i na druge nacine.
Šta da uradite ako sumnjate
da imate polnu bolest
Što pre se obratite lekaru/ki radi postavljanja dijagnoze i pravovremenog
lecenja. Vecina polnih bolesti se lako leci, mada je prilicno komplikovano
proci kroz “medicinsku” birokratiju. Žene koje misle da imaju polnu bolest
imaju nekoliko mogucnosti kada dode do lecenja.
Možete otici kod lekara/ke u nekoj državnoj instituciji i tamo se leciti.
Može vam se dogoditi da ne dobijete svu pažnju, kao i to da vam neki testovi
npr. na hlamidiju ne budu dostupni na vreme. Ukoliko se lecite u Domu
zdravlja, sve testove na polne bolesti cete morati da uradite na drugom mestu
uz uput (Zavod za kožne i venericne bolesti ili Mikrobiološki institut). Tu
vrstu lecenja necete platiti jer spada u zdravstveno osiguranje. Možete otici
u neku privatnu ginekološku ordinaciju (raspitajte se dobro pre nego što to
ucinite), ali cete sve preglede morati da platite.
Gde god da odlucite da odete imate puno pravo da tražite pažljiv i detaljan
pregled. Ocekujte da cete imati ginekološki pregled i da ce vas lekar/ka
ispitivati o vašem zdravstvenom satnju. Trebalo bi da vam objasne svaki test,
lecenje i neželjene efekte koji vam se mogu dogoditi. Ako je vaš lekar/ka u
prevelikoj žurbi da bi vam odgovorio/la na sva pitanja, tražite da
razgovarate sa nekim drugim. Ne napuštajte ordinaciju dok ne saznate sve
odgovore. Pa i tada vam se može dogoditi da budete nesigurne u pogledu daljeg
lecenja. Ponekad testovi nisu tacni, ponekad lekovi ne pomažu. To može
znaciti nove posete lekaru, još vremena i novca. Neki metodi lecenja mogu
biti bolni - dve velike injekcije u zadnjicu za sifilis, na primer. Ali
jedina alternativa vam je da se uopšte ne lecite što je mnogo gore.
Polne bolesti i zakon
Zakonom je propisana obaveza lekara da prijave savki slucaj sifilisa i
gonoreje (sve zarazne bolesti). Ako imate gonoreju ili sifilis tražice od vas
imena osoba sa kojima ste bili u seksualnom kontaktu. Ako ne želite da date
imena možete preuzeti na sebe da na neki nacin obavestite te osobe. Imajte na
umu da je vaša odgovornost da kontaktirate sve osobe sa kojima ste imali
odnose i da ih uputite na lecenje. Zapamtite, time spašavate ne samo njihovu
plodnost vec i njihove živote, kao i druge osobe koje sa njima dolaze u
kontakt.



